שנת החיים הראשונה של תינוקות מלווה בשלל רגשות וחוויות - וגם בדיקות, חיסונים והמלצות. לפניכם, מדריך מקיף הכולל את כל ההמלצות הרפואיות והבריאותיות שעליכם להכיר.
הבדיקות הרפואיות הראשונות
בדיקת אולטרסאונד לגילוי חסר התפתחותי של מפרקי הירך ביילודים.
אחת ההפרעות השכיחות שמתגלות אחרי הלידה אצל יילודים היא ליקוי בהתפתחות של מפרק הירך. הליקוי מקורו בצורת מכתש רדוד באגן, שאינו עמוק מספיק כדי להכיל את ראש הירך שצורתו כדורית. הביטוי בבדיקה הגופנית יכול להיות שונה על פי דרגת החומרה, החל מהגבלה קלה בפישוק ועד עדות לחסר יציבות עם תחושה שהמפרק אינו במקומו והוא פרוק.
לדברי ד"ר דניאל וייגל, מנהל יחידה לאורתופדיה, חשד ראשוני לקיום הליקוי עולה לרוב בביצוע של בדיקה גופנית כללית על ידי רופא ילדים בחדר תינוקות. עם זאת, יש מצבים שבהם קיים חסר התפתחות של מפרק הירך שאינו ניתן לגילוי בבדיקה הגופנית. מצבים אלה עלולים להידרדר אם אינם מתגלים מוקדם, ומכאן גם המושג – חסר התפתחותי מתקדם של מפרק הירך.
הדרך היחידה לאתר מפרקי ירך אלו היא על ידי בדיקת אולטרסאונד. הבדיקה מומלצת לביצוע בגיל שישה שבועות, גיל בו חוסר ההתפתחות יכול להיות מאובחן בצורה מדויקת באולטרסאונד וגיל התינוק עדיין צעיר לאפשר טיפול יעיל.
קראו עוד:
הטיפול במצבים שבהם ראש הירך לא פרוק, או כזה שניתן להחזירו בקלות למפרק, הוא שמירה על פישוק מפרקי הירך. זאת, על ידי תנוחת פישוק של הירכיים. שמירה על המנח התקין תאפשר התפתחות תקינה של מפרק הירך. לשם שמירה על הפישוק ניתן להשתמש במגוון אביזרים, השכיחות הן הרצועות ע"ש פבליק. כריות פישוק, מכשירים ומקבעים השומרים על מנח הירכיים, כמו גם גבס מסוג "ספיקה" (גבס בצורת מכנסיים המייצב את מפרק הירך), יכולים לשמש גם כן כמייצבים לשמירה על הפישוק.
ביקורים הקבועים בטיפת חלב.
מי שפוגשת את התינוק בנקודות משמעותיות בשנת החיים הראשונה שלו היא אחות טיפת חלב. תפקיד האחות הוא לבצע בדיקה ואומדן ראשוני מבחינת גדילה והתפתחות, לעודד ולטפח את ההתקדמות, להתריע על צרכים מיוחדים, מוגבלויות פיזיות, עיכוב התפתחותי ומצב מנטלי. ציפי שוואלוב, מנהלת סיעוד במערך האמבולטורי בשניידר, מדגישה כי בשלב ההתערבות, האחות מלווה את ההורים, בונה תכנית סיוע מותאמת, מעצימה את תפקיד ההורה בשילוב חינוך לבריאות ומתן הדרכה בנושאים שונים כמו צרכים בסיסיים של התינוק, ייעוץ הנקה ותזונה, בטיחות, מתן חיסונים ומצבי חולי שונים.
לאחות בטיפת חלב יש ידע וניסיון מקצועי נרחב. היא היד המטפלת, המכוונת והמגשרת בשרשרת הטיפול בין התינוק לבין המטפלים הרפואיים והפרה-רפואיים בתחנות קריטיות בהתפתחותו, ולכן מומלץ לא לפספס ביקורים ולהיעזר בידע הרב של האחות המטפלת.
הזנת תינוקות
לפי ההמלצות, יש לשקול התחלת טעימות מזון מוקדמת. הנקה היא ההזנה המיטבית והמועדפת בתינוקות, מלידתם עד סביבות גיל חצי שנה. בתינוקות שאינם יונקים, ניתן לחשוף למזונות מוצקים מגיל ארבעה חודשים, ובתינוקות יונקים ניתן לעשות זאת בגילי ארבעה עד שישה חודשים לפי העדפת ההורים. בכל מקרה, אין לחשוף את התינוק לטעימות לפני גיל ארבעה חודשים, ואין לדחות את החשיפה לאחר שישה חודשים.
לדברי פרופ' רענן שמיר, מנהל מכון לגסטרואנטרולוגיה, תזונה ומחלות כבד, כאשר נעשית חשיפה לפני גיל שישה חודשים, יש לעשותה בכמויות מזעריות, במיוחד בילדים יונקים, כדי לא לפגוע בהנקה. אחרי גיל שישה חודשים, כמויות המזון תגדלנה בהדרגה, עד להגעה לכמות המתאימה לארוחה. במשפחות עם נטייה לאלרגיה, יש לפנות לרופא הילדים והתזונאית לפני גיל שישה חודשים לתכנון חשיפה להזנה משלימה.
מתן ברזל לתינוקות
משרד הבריאות בישראל ממליץ על מתן ברזל כדי למנוע אנמיה שיכולה להתפתח בשנה הראשונה לחיים. ד''ר ג'ואן יעקובוביץ, מנהלת יחידה להמטולוגיה, מחדדת את ההמלצות.
מתי נותנים ברזל לתינוק?
לתינוקות שנולדו במועד, מומלץ לתת תוסף ברזל במינון של 7.5 מ"ג מגיל ארבעה חודשים ועד גיל חצי שנה. בהמשך, בין גיל חצי שנה ועד גיל שנה וחצי, מומלץ לתת 15 מ"ג ליום. ההמלצה היא לתת תרכובות שמוגדרות תרופות ולא תוספי מזון, מכיוון שהבקרה של משרד הבריאות במקרה של תרופות היא קפדנית יותר.
איך לתת את תוסף הברזל?
מומלץ להרחיק את מתן הברזל מאוכל חלבי שמעכב את ספיגת הברזל. כדאי להקפיד על הפרש של שעה וחצי-שעתיים בין מתן הברזל לבין מזון החלבי. מומלץ לבחור שעה קבועה ביום למתן התרופה, ומכיוון שהתוסף ברזל הנוזלי משאיר כתמים על בגדים, דעו שניתן לתת אותו בזמן האמבטיה.
איך עוקבים אחר אנמיה בתינוקות?
אנמיה מוגדרת כהמוגלובין מתחת לערך התקין לגיל התינוק/ילד. בגיל תשעה חודשים מקבלים המלצה מטיפת חלב לבצע ספירת דם שכוללת תוצאה של המוגלובין וMCV (גודל של הכדוריות דם האדומות). תוצאה תקינה היא המוגלובין גבוה מ-11 גרם לדציליטר וה-MCVגבוה מ-78 פנטוליטר.
למה חשוב לטפל בחוסר ברזל?
ההמוגלובין שבתוך כדוריות הדם האדומות אחראי על העברת חמצן לגוף, והברזל שבו הוא המסוע של מולקולות חמצן. כשיש מחסור בברזל, תאי הדם האדומים לא מספקים באופן מיטבי את החמצן ואיברים שונים, כולל המוח, עלולים להיפגע. תינוקות עם מחסור ברזל עלולים לסבול מהפרעה בעלייה מספקת במשקל, חולשה ועייפות, ואף הפרעה בהישגים התפתחותיים.
מהן תופעות הלוואי של מתן תוסף ברזל?
הטיפות עלולות לגרום לתופעות לוואי במערכת העיכול כמו עצירות, יציאות קשות וכהות או לחלופין לשלשול. במידה ויש עצירות, ניתן לטפל במתן מיצוי שזיפים (מרתיחים שזיפים במים ונותנים את הנוזל לתינוקות). לפעוטות - אכילת עגבניות או מתן מיץ עגבניות עוזרים מאוד לעצירות. במקרים קשים אפשר לתת את התוסף ברזל יום כן יום לא, אך יש להקפיד לא לפספס מנות.
כמה זמן צריך תינוק לישון
תינוקות ישנים במשך רוב שעות היממה. במהלך השינה מתרחשים תהליכים מוחיים חשובים ולכן היא חשובה מאוד להתפתחות התינוק. לפי איגוד רופאי הילדים הישראלי, משך השינה התקין בתינוקות הוא:
גיל 0-3 חודשים: 11-19 שעות ביממה
גיל ארבעה חודשים עד שנה: 10-18 שעות ביממה
גיל שנה עד שנתיים: 9-16 שעות ביממה
חשוב להדגיש שתינוקות כמובן שונים זה מזה, ולכן הטווח של שעות שינה "נורמליות" הוא גדול. כל עוד התינוק ערני ורגוע במהלך היום, גדל ומתפתח היטב, אין סיבה לדאגה.
לאחר הלידה שעות השינה נחלקות בין היום ובין הלילה באופן שווה, אך בהדרגה מתחילה הפרשת הורמון השינה (מלטונין) משעות הערב, והתינוק "לומד" לישון יותר בלילה ופחות במהלך היום. כדי לעזור לתינוק ללמוד את זה מהר, כדאי להקפיד מההתחלה על הבדלים בין היום ללילה - בשעות היום, גם כשהתינוק ישן, כדאי לא להחשיך את החדר ולהימנע מלשמור על שקט.
בשעות הלילה מומלץ לשמור על חדר חשוך ושקט, גם כשהתינוק מתעורר לאכול, ולהחזיר אותו בהקדם למיטה לישון. חשוב גם לפתח שגרה בשעות הערב סביב שעת ההשכבה, כמו ארוחת ערב, אמבטיה והשכבה לשנת לילה בשעות קבועות.
לדבריה של ד"ר גילי קדמון, מומחית בהפרעות שינה בילדים, הפרעת השינה הנפוצה ביותר בתינוקות היא הפרעת שינה התנהגותית. התינוק מתרגל להירדם רק בתנאים מסוימים (לדוגמה על הידיים של ההורים, בסלון או באוטו בזמן נהיגה) ולא יכול להירדם במצב אחר, כמו לבד במיטתו. כדי להימנע מהתפתחות הפרעה זו, כדאי להרגיל את התינוק מההתחלה להירדם במיטה שלו ללא "עזרת" ההורים. תינוק שרגיל להירדם לבד יכול להרדים את עצמו לבד גם במהלך הלילה, כשהוא מתעורר, ולא יבכה ויקרא לעזרת ההורים.
הורים רבים חוששים ממוות בעריסה, מוות פתאומי ולא מוסבר של תינוק בזמן שינה, והוא נדיר מאוד. בישראל יש עשרות בודדות של מקרים כאלה בשנה. הגורם למוות בעריסה הוא לא ידוע, אך אנחנו משערים שהוא נובע משילוב של כמה גורמים, גנטיים וסביבתיים, ואת חלקם אפשר למנוע וכך להפחית מאוד את הסיכון למוות:
לא להשכיב תינוקות על הבטן - ההמלצה החד-משמעית של איגוד רופאי הילדים היא להשכיב תינוקות על הגב בלבד.
להימנע מהנחת חפצים רכים בסביבת התינוקות - במיטת התינוקות צריכים להיות רק מזרן קשיח, תינוק ושמיכה, ומומלץ לכסות אותם רק עד גובה הפטמות ולא מעליהן.
לא לחמם מדי את החדר - יש לשמור על טמפרטורה של 22-23 מעלות בחדר התינוקות ולא לחמם יותר מכך.
לא לישון עם התינוק במיטת ההורים - שינה במיטת ההורים היא מסוכנת. בלילה, כשההורים ישנים, יש סכנה שהם יתגלגלו על התינוק.
לא לעשן - חשיפה של תינוקות לניקוטין (גם ניקוטין שנדבק לבגדים של ההורים כשהם מעשנים, אפילו אם הם לא מעשנים לידם) מעלה את הסיכון למוות בעריסה.
לא להרדים את התינוקות בכיסא לרכב או בסלקל – כיסאות אלה לא מומלצים לשינה של תינוקות וייתכן שהם מעלים את הסיכון למוות בעריסה.
בקיעת השן הראשונה
תהליך בקיעת השיניים אצל תינוקות מתחיל בסביבות גיל חצי שנה, כאשר עד גיל שנתיים וחצי או שלוש רוב השיניים הנשירות אמורות להימצא בפה. מסיבה זו מומלץ להגיע לבדיקת שיניים ראשונה עד גיל שנה. בביקור זה הרופא יבדוק התפתחות תקינה של השיניים, וייעץ להורים איך למנוע הופעת עששת ודלקת חניכיים. ההדרכה של רופא השיניים תתמקד בעיקר בהסבר על הרגלי צחצוח נכונים ועל הרגלי תזונה מתאימים, וכן על מניעה וטיפול בחבלות. מיום בקיעת השן הראשונה יש לצחצח את שיני התינוק פעמיים ביום: בבוקר, ובערב לפני השינה. הצחצוח ייעשה בעזרת גזה או מברשת שיניים רכה, וכמות מזערית של משחה המכילה פלואוריד ברמה המתאימה לגיל הילד.
לדברי ד"ר אתי דויטש, מנהלת מרפאת כללית סמייל, חשוב להסביר להורה על "עששת הגיל הצעיר". זו צורה ייחודית של עששת הידועה גם בשמות "עששת בקבוק" או "עששת הנקה". מחלה זו מאופיינת בגיל הצעיר של הילד, בסוג השיניים המעורבות, בקצב התקדמות המחלה, ובגורם למחלה. בשלב הראשוני ייפגעו תמיד החותכות הנשירות העליונות, והתקדמות המחלה היא מהירה ביותר עד להרס כל שיניי התינוק. הגורם למצב המתואר הוא שימוש בתדירות גבוהה ואף השכבת התינוק לישון עם בקבוק המכיל נוזל שאינו מים, וכן הנקה במשך רוב שעות היום כולל הלילה בתדירות גבוהה. חשוב אם כן להימנע ממתן בקבוק שתייה ממותקת לפעוט לפני או בזמן השינה, ולעבור לשתייה בכוס מוקדם ככל האפשר.
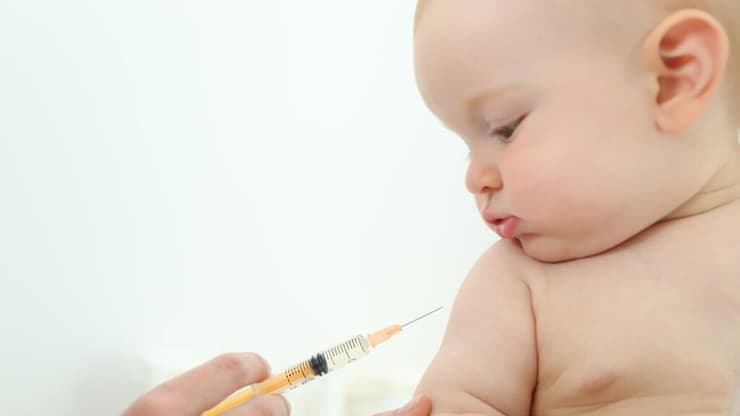
חיסונים לתינוק שנולד
פרופ' ליאת אשכנזי הופנונג, מומחית למחלות זיהומיות, מציינת כי מחשבה רבה הוקדשה להמלצה על מועד מסוים עבור כל חיסון. תוכנית החיסונים נקבעה בהתאם למועד המוקדם ביותר שבו החיסון יעיל ובטוח. למשל, את החיסון המרובע (חצבת-אדמת-חזרת-אבעבועות רוח) מומלץ לחסן בגיל שנה. מדוע? מכיוון שחיסון מוקדם מגיל שנה אינו גורם לייצור מספק של נוגדנים על ידי התינוק בגלל נוגדנים שאריים של אימו.
לעומת זאת, את החיסון המחומש שכולל חיסון כנגד טטנוס, דיפתריה, שעלת, פוליו IPV והמופילוס אינפלואנזה, והחיסון כנגד פנאומוקוקס, היכול לגרום לדלקת קרום המוח, מומלץ כבר לתת בגיל חודשיים. התינוקות מועדים במיוחד לחלות במחלות אלה בחודשים הללו. כדי להגיע להגנה מלאה מפניהן, יש צורך בכמה מנות של החיסון. כמו-כן, על אף המתן בגיל צעיר של חיסונים אלה, התינוקות מייצרים כמות טובה של נוגדנים כדי להגן על עצמם, והחיסון יעיל. במידה שמועד החיסון יידחה, התינוק שלנו לא יהיה מוגן בפני מחלות אלה בתקופה זו. מה גם שתיתכן מחלת חום בהמשך או מצוקת תורים בטיפת חלב שתאריך את תקופת הדחייה, וכך שוב את התקופה שבה התונוקות יהיו מועדים לחלות במחלות אלה.
נציין לדוגמה את מחלת השעלת. תינוקות צעירים, שטרם חוסנו נגד שעלת, מועדים למחלה קשה ואף לתמותה - ומתן חיסון במועד יכול להגן עליהם. חיידק הפנאומוקוקוס וחיידק ההמופילוס אינפלואנזה שהוזכרו קודם, יכולים לגרום לדלקת קרום המוח. תינוקות צעירים, לא מחוסנים, מועדים במיוחד לזיהום ספציפי זה, וגם כאן - חיסון במועד יכול להגן עליהם. יש לומר שפיצול חיסונים מאריך את התקופה שבה התינוק לא מקבל את ההגנה המלאה שאנחנו יכולים להעניק לו.
בדיקות עיניים
בדיקות עיניים אצל יילודים מתחילות מיד לאחר הלידה, כאשר רופא הילדים בודק את החזר האור האדום מהעין. משמעות החזר אדום תקין היא שקרני האור המוקרנות מהפנס מוחזרות בצורה תקינה על ידי הרשתית של העין, שעשירה בכלי דם ומכאן הגוון האדום. כאשר קיימת הפרעה כלשהי במסלול קרני האור, למשל עקב עכירות בקרנית או בעדשת העין, לא יהיה החזר אדום תקין.
בגיל חודשיים מתקיימת הערכת ראייה במסגרת הבדיקה בטיפת חלב. בבדיקה זאת נבדקת יכולת התינוק לעקוב אחר צעצוע קרוב המוחזק במרחק של עד 30 ס"מ מפניו וכן יכולתו ליצור קשר עין עם הבודק. פרופ' גד דותן, מנהל היחידה לרפואת עיניים, מסביר כי בדיקת עיניים מקיפה יותר על ידי רופא עיניים לילדים מומלצת שישה חודשים עד שנה. בבדיקה ניתן להעריך את חדות הראייה של התינוק, אם פיתח העדפה לעין אחת על פני השנייה (עין עצלה) ואם קיימת פזילה. בדיקה זאת כוללת גם הרחבת אישונים במטרה לבדוק את קרקעית העין, וגם את התשבורת של העיניים במטרה להעריך את הצורך במשקפיים.
ייעוץ מקצועי בהכנת הכתבה: מומחי המרכז שניידר לרפואת ילדים מקבוצת כללית